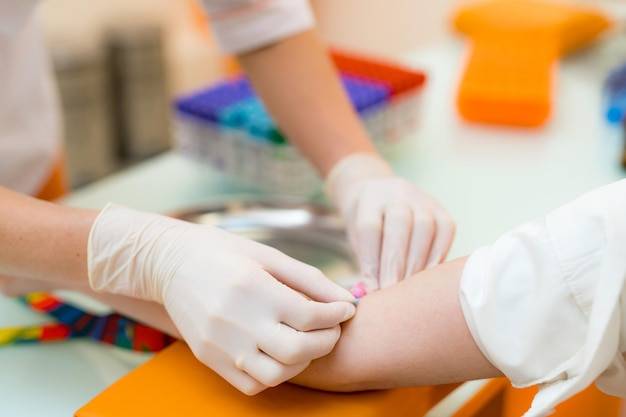
Testy na alergie u dzieci mają sens, gdy objawy są długotrwałe, nawracające lub nie ustępują mimo leczenia, kiedy dochodzi do silnych reakcji skórnych lub pokarmowych, pojawiają się nawracające infekcje dróg oddechowych albo gdy w rodzinie występują alergie. Wczesna diagnostyka ogranicza ryzyko powikłań takich jak astma oraz poprawia codzienny komfort dziecka.
Kiedy testy na alergie u dzieci naprawdę mają sens?
Wskazaniem są przede wszystkim dolegliwości o charakterze przewlekłym lub cyklicznym, w tym okresowe zaostrzenia powiązane z porą roku czy środowiskiem, które nawracają pomimo właściwego leczenia objawowego. Znaczenie mają także silne reakcje skórne lub pokarmowe, które sugerują mechanizm nadwrażliwości, oraz nawracające infekcje dróg oddechowych, zwłaszcza jeśli łączą się z typowymi symptomami alergii.
O wykonaniu badań warto myśleć szybciej, gdy w rodzinie występują choroby alergiczne, ponieważ predyspozycje genetyczne zwiększają ryzyko. Bezwzględnym powodem do pilnej oceny są reakcje o charakterze ciężkim, w tym zagrażające życiu. Wczesne rozpoznanie i ukierunkowanie postępowania pomagają ograniczać rozwój powikłań, w tym astmy, a także pozwalają lepiej zaplanować unikanie czynników wyzwalających.
Nie każde kichnięcie czy wysypka oznacza alergię. Decyzję o badaniach podejmuje lekarz po zebraniu szczegółowego wywiadu i ocenie obrazu klinicznego. To minimalizuje ryzyko niepotrzebnych testów i zwiększa wiarygodność rozpoznania.
Jakie są rodzaje testów alergicznych u dzieci?
Podstawą diagnostyki alergii zależnej od immunoglobulin E są testy skórne, badania z krwi oraz testy prowokacyjne. W praktyce klinicznej wykorzystuje się trzy główne typy testów skórnych: punktowe, płatkowe oraz śródskórne. Testy punktowe i śródskórne oceniają reakcję na alergeny wziewne oraz pokarmowe, natomiast testy płatkowe służą do rozpoznania nadwrażliwości kontaktowej.
Badania z krwi oznaczają stężenie swoistych przeciwciał IgE przeciw wybranym alergenom lub panelom alergenowym. Tę metodę preferuje się, gdy testy skórne są niewykonalne lub ich wiarygodność byłaby niska, a także u młodszych dzieci. Coraz większą rolę odgrywają testy molekularne, które identyfikują konkretne komponenty uczulające w obrębie tego samego źródła alergenu i pozwalają szczegółowo określić profil uczulenia.
Testy prowokacyjne wykonuje się w warunkach kontrolowanych, gdy konieczne jest potwierdzenie klinicznej reaktywności na dany czynnik mimo wątpliwych wyników badań wstępnych. O ich przeprowadzeniu decyduje specjalista po analizie ryzyka i korzyści.
Od jakiego wieku poszczególne badania są wiarygodne?
Testy skórne standardowo wykonuje się od 3. roku życia, a w wielu placówkach preferuje się wiek 4 do 5 lat. U młodszych dzieci wyniki bywają mniej wiarygodne, a utrzymanie bezruchu przez wymagane 15 do 20 minut jest trudne. Uważa się, że testy skórne wykonywane przed ukończeniem 4. roku życia są obarczone wyraźnie większym ryzykiem niepewnej interpretacji.
Badania z krwi z oznaczeniem swoistych IgE są możliwe już od 6. miesiąca życia, również u niemowląt. To rozwiązanie dobrze sprawdza się u dzieci bardzo ruchliwych, u których testy skórne byłyby niewykonalne, oraz w diagnostyce uczuleń, w których wynik skórny mógłby być fałszywie ujemny lub utrudniony do interpretacji. Testy molekularne można rozważyć na etapie rozszerzania diagnostyki, niezależnie od wieku dziecka.
Jak wygląda przygotowanie i przebieg testów?
W testach skórnych punktowych i śródskórnych skóra jest poddawana działaniu minimalnych ilości alergenów, a reakcję ocenia się po upływie około 15 do 20 minut. Warunkiem jest odstawienie leków przeciwhistaminowych na kilka do 14 dni przed badaniem oraz zdolność dziecka do spokojnego pozostania w jednej pozycji przez wymagany czas.
Testy płatkowe polegają na aplikacji na skórę specjalnych plastrów z alergenami kontaktowymi, które pozostają na ciele przez 48 do 72 godzin, a odczyt reakcji następuje zazwyczaj po 72 godzinach. Wynik wymaga doświadczenia osoby oceniającej i uwzględnienia ewentualnych podrażnień niezwiązanych z mechanizmem immunologicznym.
Badania z krwi polegają na pobraniu próbki i oznaczeniu swoistych IgE dla pojedynczych alergenów lub całych paneli. Nie wymagają odstawienia leków przeciwhistaminowych, co ułatwia organizację diagnostyki u dzieci, które z powodów klinicznych nie mogą przerwać terapii objawowej. Testy molekularne są wykonywane na tej samej próbce krwi, lecz analizują odpowiedź na poziomie komponentów alergenowych, co zwiększa precyzję wnioskowania.
Kiedy wybrać testy z krwi zamiast skórnych?
Badania z krwi są preferowane, gdy dziecko jest zbyt małe na wiarygodne testy skórne, gdy przyjmuje leki przeciwhistaminowe, których nie można odstawić, gdy współistnieją rozległe zmiany skórne uniemożliwiające bezpieczne wykonanie testu lub gdy przewidywana współpraca podczas badania jest niewystarczająca. To także dobry wybór w diagnostyce uczuleń pokarmowych oraz wybranych nadwrażliwości kontaktowych i związanych z ukąszeniami.
W praktyce testy z krwi stanowią uzupełnienie lub alternatywę dla testów skórnych, a ich wyniki można pogłębiać diagnostyką molekularną, zwłaszcza u mniejszych dzieci, w których liczy się wysoka precyzja i ograniczenie niepotrzebnych prób.
Na czym polegają testy molekularne i co dają?
Testy molekularne analizują odpowiedź na poziomie konkretnych białek alergenowych, a nie tylko całych ekstraktów. Dzięki temu pozwalają odróżnić pierwotne uczulenie od reakcji krzyżowych i precyzyjniej ocenić ryzyko nasilenia objawów. W praktyce ułatwiają przewidywanie, czy obróbka termiczna danego produktu może zmniejszyć jego alergenność oraz które składniki są kluczowe z punktu widzenia bezpieczeństwa.
Znajomość komponentów uczulenia pomaga lekarzowi ustalić optymalną strategię postępowania, w tym zakres unikania, plan ewentualnych prób prowokacyjnych i zasadność poszerzania diagnostyki. To kierunek rozwoju nowoczesnej alergologii, szczególnie ważny u małych dzieci, u których chcemy ograniczyć liczbę procedur inwazyjnych przy jednoczesnym wzroście trafności rozpoznań.
Co decyduje o wyborze badania i kto podejmuje decyzję?
Podstawą jest dokładny wywiad lekarski i badanie fizykalne. Lekarz ocenia charakter, czas trwania i cykliczność dolegliwości, dotychczasową skuteczność leczenia oraz obciążenia rodzinne. Na tej podstawie dobiera metodę: testy skórne punktowe, płatkowe lub śródskórne, badania z krwi z panelami alergenowymi czy diagnostykę molekularną, a w razie potrzeby testy prowokacyjne.
Indywidualizacja strategii jest kluczowa, ponieważ nie każde dziecko wymaga pełnego zestawu badań. Celem jest uzyskanie wiarygodnej odpowiedzi, jaki bodziec wywołuje objawy i jak zapobiec ich nawrotom, przy jak najmniejszym obciążeniu małego pacjenta.
Jakie korzyści daje wczesna diagnostyka?
Wczesne rozpoznanie i wskazanie czynnika wyzwalającego pozwala ograniczyć ekspozycję, dobrać skuteczne leczenie objawowe i ustalić plan postępowania na okresy zaostrzeń. To realnie zmniejsza ryzyko powikłań, w tym rozwoju astmy, oraz poprawia komfort funkcjonowania w żłobku, przedszkolu i w domu.
Precyzyjna identyfikacja uczulenia ułatwia także uniknięcie niepotrzebnych restrykcji dietetycznych czy środowiskowych. Warto pamiętać, że tylko niewielka część dzieci z dolegliwościami po określonym produkcie ma rzeczywistą alergię IgE zależną, szacunkowo około 1 na 10. Rzetelne badanie zapobiega więc nadmiernym ograniczeniom i wspiera zdrowy rozwój.
Czy każdy objaw wymaga wykonania testów?
Nie. Pojedynczy, krótkotrwały epizod zwykle nie uzasadnia rozszerzonej diagnostyki. Testy na alergie u dzieci są wskazane, gdy mamy do czynienia z nawracającymi lub przewlekłymi objawami, brakiem poprawy mimo leczenia, silnymi reakcjami sugerującymi mechanizm IgE zależny, nawracającymi infekcjami dróg oddechowych albo istotnym obciążeniem rodzinnym. W każdej z tych sytuacji decyzję należy pozostawić specjaliście, który dobierze odpowiedni tryb i zakres badań.
Dlaczego u najmłodszych preferuje się krew i diagnostykę molekularną?
U małych dzieci wyniki testów skórnych przed 4. rokiem życia mogą być niewiarygodne, a wymóg pozostania w bezruchu przez 15 do 20 minut bywa trudny do spełnienia. Badania z krwi można wykonać już od 6. miesiąca życia, co czyni je praktycznym standardem w tej grupie wiekowej. Rosnąca rola diagnostyki molekularnej wynika z jej wysokiej precyzji i wartości prognostycznej względem ciężkości reakcji oraz potencjalnej tolerancji po obróbce termicznej.
W efekcie u najmłodszych coraz częściej łączy się oznaczenia swoistych IgE z analizą komponentów alergenowych. Takie podejście minimalizuje liczbę wizyt, ogranicza odstawianie leków i zmniejsza stres dziecka, a jednocześnie dostarcza kluczowych informacji koniecznych do bezpiecznego planowania dalszego postępowania.
Podsumowanie: kiedy testy na alergie u dzieci mają sens?
Mają sens, gdy objawy są przewlekłe, nawracające, oporne na leczenie, gdy pojawiają się silne reakcje skórne lub pokarmowe, gdy występują nawracające infekcje dróg oddechowych lub gdy w rodzinie są alergie. W takiej sytuacji lekarz po wywiadzie dobierze optymalną metodę: testy skórne od 3. roku życia, częściej po 4. roku, albo badania z krwi możliwe od 6. miesiąca, a w razie potrzeby diagnostykę molekularną i testy prowokacyjne. Tak ukierunkowane postępowanie zwiększa bezpieczeństwo, ogranicza powikłania i realnie poprawia jakość życia dziecka.

AktivKids.pl to portal o rozwoju i zdrowiu dzieci dla rodziców, którzy cenią rzetelną wiedzę podaną bez zbędnych ozdóbek. Łączymy ekspertyzę specjalistów z praktyką codziennego rodzicielstwa – piszemy o tym, co faktycznie działa, nie o tym, co brzmi pięknie w teorii. Żadnych rewolucji ani cudownych metod, tylko sprawdzona wiedza, zdrowy rozsądek i szacunek dla tego, że rodzicielstwo jest wystarczająco trudne bez dodatkowej presji idealności.